白内障
1CATARACT
目次

白内障とは?
水晶体(目の中のレンズ)は、本来透明な組織で、目の奥に十分な光を通します。
この水晶体が、さまざまな原因により濁ってしまった状態の事を「白内障」といいます。


白内障になると次のような症状が見られます。
- 見えにくい
- まぶしい
- かすむ
- 眼鏡が合わなくなった
白内障は、手術によって治療することが可能です。
白内障手術では、濁った水晶体を取り除き、代わりに「眼内レンズ」を入れます。
何か他に目の病気を抱えていなければ、濁ったレンズを透明なレンズに換えることによって、よく見えるようになります。
また、眼内レンズの度数を調節することにより、近視、遠視、老視の矯正も同時に行うことができます。
目の手術というと少しこわいイメージがありますが、白内障の手術は進歩し、高機能な眼内レンズも開発されています。安心して手術を受けて下さい。
モネの作品を例に見る、見え方の比較

日本の文化をこよなく愛した印象派画家の巨匠、クロード・モネは、晩年、白内障を患いほとんど見えなくなりました。
それでも、絵に対する情熱は衰えることはなく、キャンバスの前に立ち絵筆を持ち描き続けます。
「日本の橋」は定点描写され連作で遺されていますので、若い時の作品を左から並べて上にお示しいたします。
画家の執念とも言うべき晩年の作品が、上に示す作品5です。
全盛期であった作品1~3までのモネらしい印象派の画風とは全く違うものとなっております。
白内障の進行により、かろうじて日本の太鼓橋の辺縁をたどれる程までに視力が衰えていたことと、短波長域の光(青・紫)がカットされた結果、モネにはこの作品のように世界が赤黒く見えていたのではないかと推察されます。
こんなときは手術を考えましょう
- 視力が低下して仕事に支障がある
- 外ではまぶしく極端に見えづらい
- 運転がしづらい、免許の更新ができない可能性がある
- 今は通院が可能だが、今後はわからない
- 眼科で隅角が狭いと言われ、急性閉塞隅角緑内障発症の恐れがある
白内障手術の概要
白内障手術では、目の中の濁った水晶体を取り出した後、残った水晶体の嚢(袋)の中に眼内レンズを入れます。
当院では、点眼麻酔による比較的短時間(平均10分程度)の日帰り白内障手術を院長が施行しています。
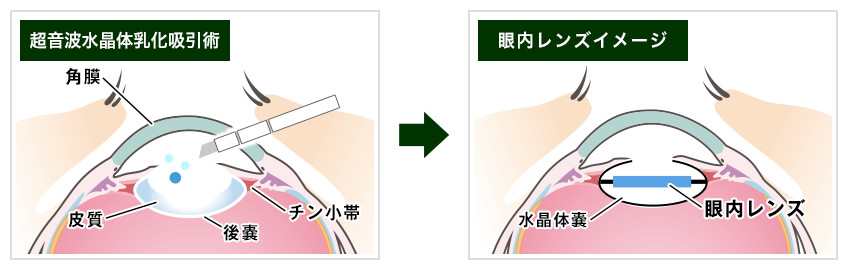
上図のように、超音波を発振させながら濁った水晶体を細かくして吸い取ります。
痛みはほとんどありません。(目の条件によっては時間が長くなる場合があります。)
目の中に入れる眼内レンズはアクリル樹脂で出来ており、その直径は6mm前後です。
半分に折り畳むことができる柔らかいアクリル樹脂素材レンズを使用することにより、2.5mmの切開創をさらに広げる事なく手術が可能になっており、早期の視機能回復と社会復帰が可能となりました。
眼内レンズの度数について
眼内レンズは、若く健康な水晶体のような調節力はありませんが、予めレンズの度数を調整することによって、遠く、中間、近くを狙ってピントを合わせることができます。ただ、眼鏡のように試しがけができないので、眼内レンズの度数の決定は慎重に行う必要があります。
通常は、遠くに眼内レンズの度を合わせます。 うまくいけば、日常生活でさほど眼鏡を必要とせず、細かい文字を読む時や運転の時のみ眼鏡をかける、という状況になります。
眼内レンズの度数を、近視になるように設定することもあります。 もともと近視が強い人、近業が多い人などは近くがぼやけるのを嫌う傾向があり、その場合は30cm~40cmの距離に度数を合わせます。
また、手術をしない方の目とバランスを合わせることも重要です。手術後に眼鏡で矯正しようとしても、左右の眼鏡の度数に差があると、大きさが違って見えることがあり、不都合が生じます。バランスをとるために、敢えて両眼の手術を行ったほうが良い場合もあります。
モノビジョン法という方法がとれる場合は、屈折の左右差を少し設けることによって明視域を広げて、眼鏡の使用頻度を下げることも可能です。
眼鏡から開放されたい方には、多焦点眼内レンズという方法もあります。遠方・中間・近方などの複数の距離に焦点が合うレンズを、ご自身の生活スタイルに合わせて積極的に選択する事が可能です。
このように、田村眼科では患者さんのニーズに合わせて、様々な眼内レンズから選定を行っております。
あなたの見えやすい距離、左右の差、眼内レンズの選択などを、担当医またはスタッフに伝えてください。手術の前に、しっかりと眼内レンズについて打ち合わせましょう。
眼内レンズの度数ずれについて
眼内レンズの度数は、手術前に測定された角膜のかたち(角膜曲率半径)と目の長さ(眼軸長)をもとに計算します。
しかし、カメラのレンズと違い、角膜の形状が不正だったり、網膜に腫れがあったり、水晶体の混濁が強すぎたりすると、計測に誤差が生じることがあります。
度数計算は以前よりかなり正確になりましたが、それでもいつもぴったりというわけにはいきません。裸眼で(1.0)以上といわれても、たまたま(1.0)以上出ることはありますが、いつもそうなるとは限りません。
手術後視力が出にくい場合は、眼鏡で調整いたします。乱視が残っている場合、小さな文字を読む場合、車を運転する場合も、眼鏡を必要とすることが少なくありません。
大きく眼内レンズの度数がずれている場合は、適切な度数に眼内レンズを入れ替えることも可能です。当院では、IOL Masterなどの様々な高度測定機器を使用していますが、眼内レンズの度数計算には限界があることもご承知下さい。
眼内レンズの種類
白内障手術で用いる眼内レンズには、単焦点レンズ(保険診療)、多焦点レンズ(選定療養対応)、多焦点レンズ(自由診療)があります。いずれのレンズでも、乱視の矯正は可能です。
単焦点レンズの特徴
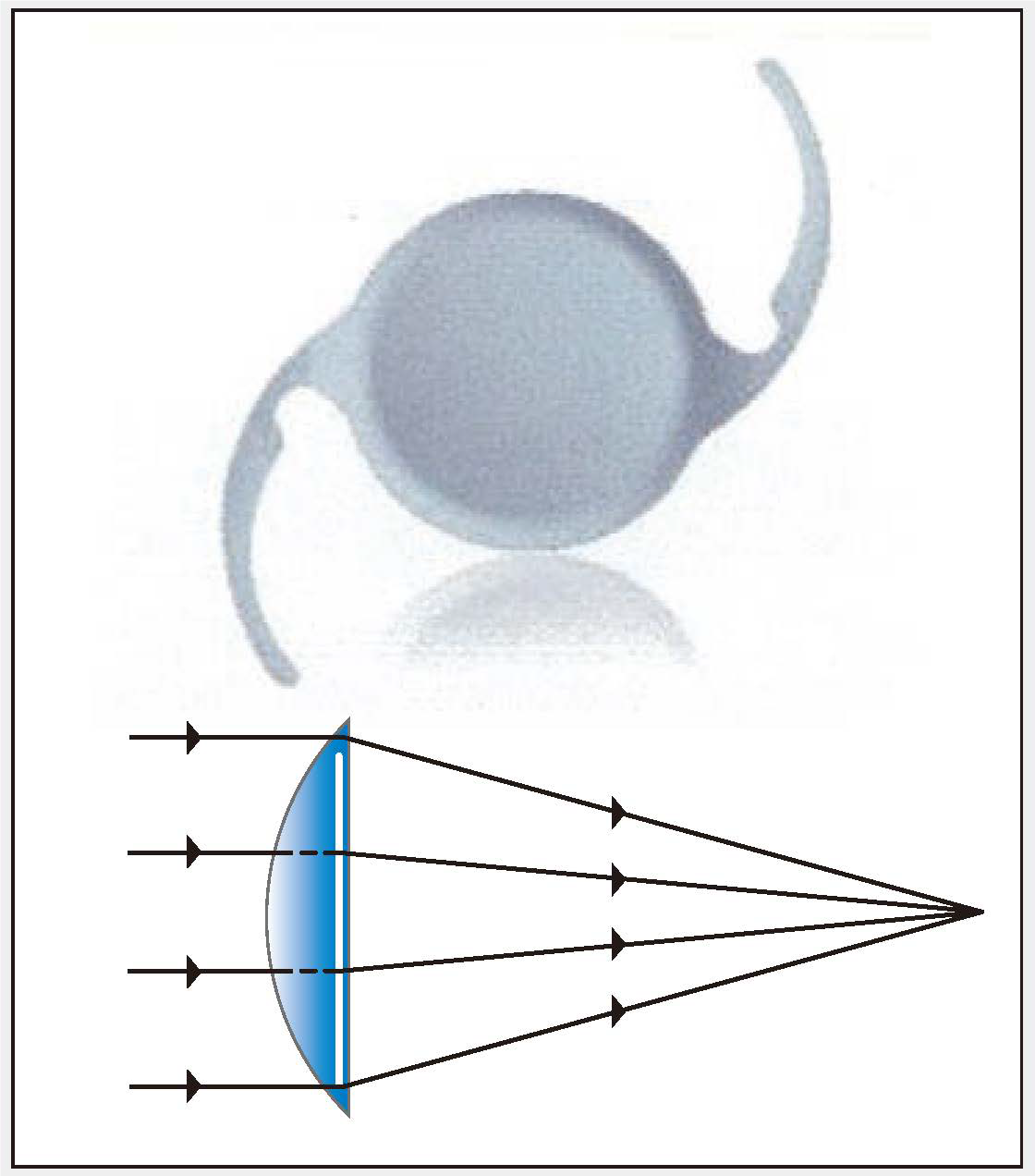
焦点の合う場所が1ヶ所のため、遠くに焦点を合わせると手元が、手元に焦点を合わせると遠くが見えにくくなります。
焦点が合っていない距離を見るために、眼鏡が必要なことがあります。
○ メリット
- 焦点を合わせた距離がはっきり見える
- 健康保険で手術が受けられる
× デメリット
- 遠くに焦点を合わせた場合には老眼鏡が、手元に合わせた場合には遠く用の眼鏡が必要になることが多い
単焦点レンズ
| 費用 |
保険診療 |
| レンズの度数 |
0.5D刻み |
| 特性 | 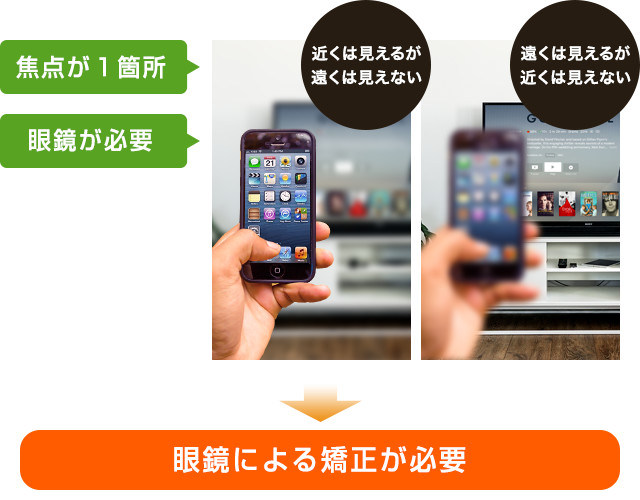 |
多焦点レンズの特徴
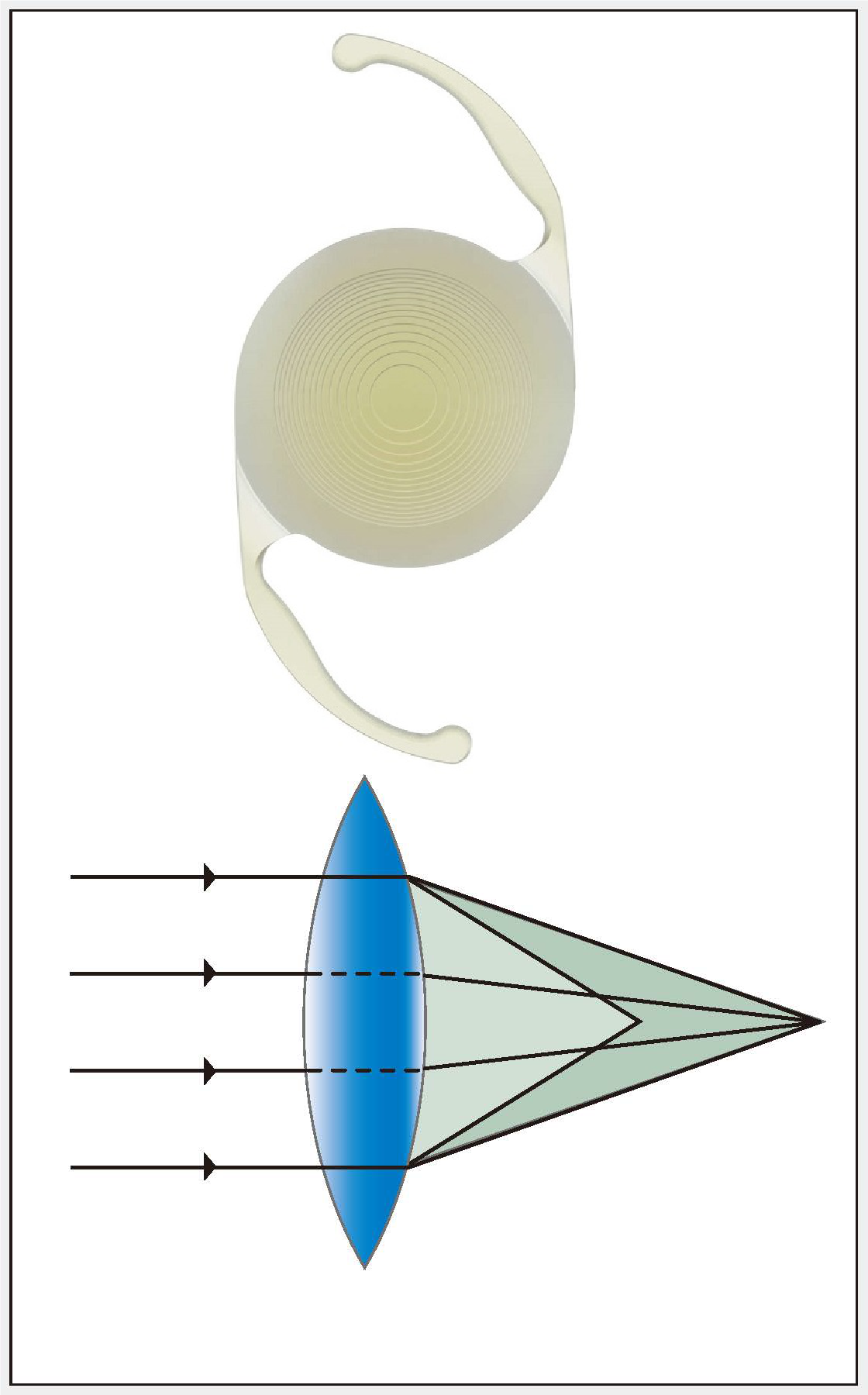
光の性質(屈折や回折)を利用して、複数個所に焦点を結ぶことができます。
遠くと近く、遠くと中間、またはそれ以上に対して焦点を結べるように設計されています。
○ メリット
- 遠くも近くも眼鏡なしで見えることが多い
- 遠くと近くを見比べられる
× デメリット
- 夜間や暗い場所で、街灯や車のライトなどがまぶしかったりにじんで見える(通常は日常生活に影響しない程度)
- 薄暗い場所では、文字などが見えにくいことがある
- 細かい文字などを見る際には、老眼鏡が必要になることがある
- 視力の安定までに3〜6ヶ月かかることがある
- 費用は、基本自己負担となる
- コントラスト感度の低下
- グレア・ハローの発生
- 夜間運転時に見づらいなどの症状
- 少数例であるがwaxy vision(モワッとした見え方)などの症状
合併症について
まれに、下記のような合併症が起こることがあります。
手術後は、感染予防のため必ず指示通りに点眼と内服を行い、目をこすらず、術後の通院をしっかりしていただくことがポイントになります。
すべての白内障手術に共通する合併症
痛み・異物感・しみる感じ
手術後、麻酔が切れると軽い痛みや異物感、しみる感じが出ることがあります。数日間でほとんどが消失します。場合によっては痛みを和らげるお薬を処方しますので、指示に沿ってお使い下さい。
眼圧上昇
手術後に眼圧が上昇する場合は、眼圧を下げるお薬を処方します。また、手術後に使用する抗炎症剤の点眼薬の影響で眼圧が上昇することもあります。定期検診で眼圧の上昇が見られた場合は、お薬の種類を追加、変更、または中止します。
感染症
傷口が治るまでの間に傷口から細菌が入り、感染症を起こす可能性があります。汚れた手で眼を触らないように十分注意し、予防的に処方されている抗生物質のお薬を指示通りに使用して下さい。
田村眼科では、常日頃からオゾン水生成装置やプレポストバキューム式の滅菌器、プラズマクラスター空気清浄機等を使用し、細菌やウイルスの不活化に取り組んでいます。
後発白内障(嚢の混濁)
術後、眼内レンズが入っている後嚢が混濁し、かすんで見えたり、眩しくなったり、視力が低下することがあります。この場合には、YAGレーザーを用いて、混濁部分を取り除く処置を行います。
球結膜下出血(白目の出血)
手術の際に球結膜(白目の部分)の血管から内出血し、白目が赤くなってしまうことがあります。内出血は手術後2~3週間で自然に消失します。
水晶体嚢が破れる、チン小帯が切れる
水晶体嚢を支持する組織(チン小帯)が元々ぜい弱であったり、外傷(幼少の頃の外傷を含む)や疾患により弱くなっている方は、ごくまれに手術中に水晶体嚢が破れたり、チン小帯が切れてしまうことがあります。
この場合、手術時間が長くなったり、再手術を行うことがあります。また、別の眼内レンズを使用したり、カプセルリングを使用したり、眼内レンズを入れない場合もあります。
その他の合併症
まれな合併症として、角膜内皮細胞の減少、角膜混濁、ブドウ膜炎、眼内炎、類嚢胞黄斑浮腫、駆逐性出血、眼内レンズの変形や脱臼、複視、網膜裂孔や網膜剥離、光視症などがあります。
頻度は低いですがこのような合併症があることを認識した上で、どのような対策を行うか、各術者・各医療機関が様々な取り組みを行っています。患者さんには、医療は医師及びスタッフとの信頼関係・共同作業の上で成立しているということを、十分ご理解いただいた上で手術に挑んで頂いています。
車の運転もそうですが、メリットを享受するためには、様々なリスクを想定した上で如何に事前に回避出来るかが大事なのだと考えています。
白内障の術前検査
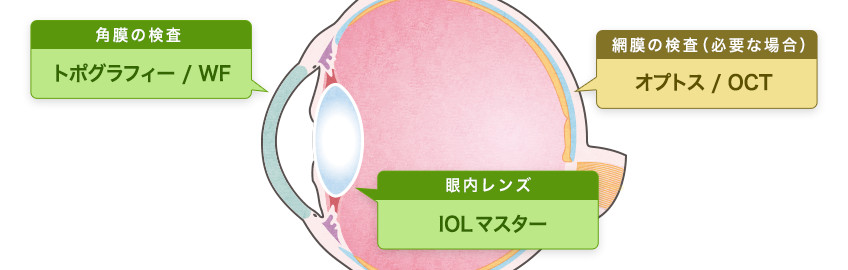
術前検査は、より良い術後の屈折に関わる大切な精密検査です。
手術を受ける前に、視力低下の原因が本当に白内障だけによるものなのか、眼底や角膜、眼球内部の状態はどうなのか、様々な機器を用いて詳細な検査を行っていきます。
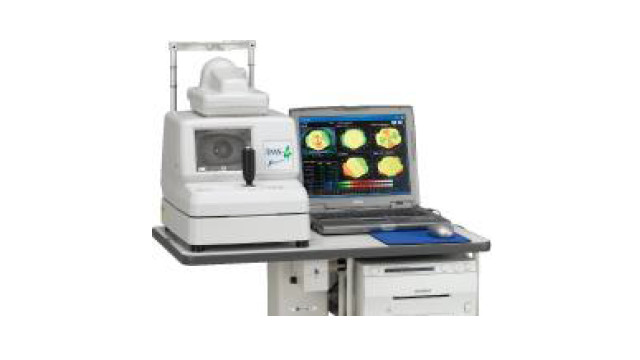
トポグラフィー:角膜形状測定
角膜のカーブの状態や形状・乱視の有無に異常がないか等について、角膜トポグラフィーを用いて検査します。
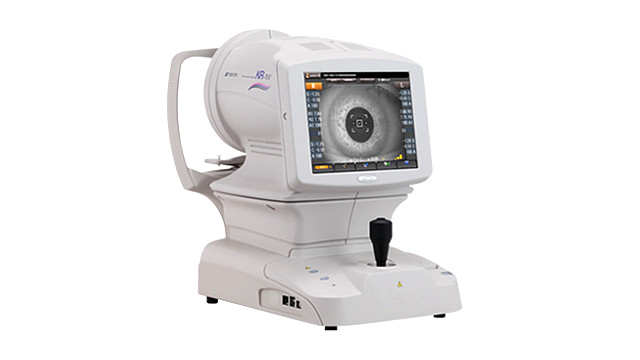
WF(ウェーブフロントアナライザー):詳しい乱視のチェック
術後の屈折に大きくかかわる乱視については、ウェーブフロントアナライザー(波面収差解析装置)を用いて詳細な検査を行っています。
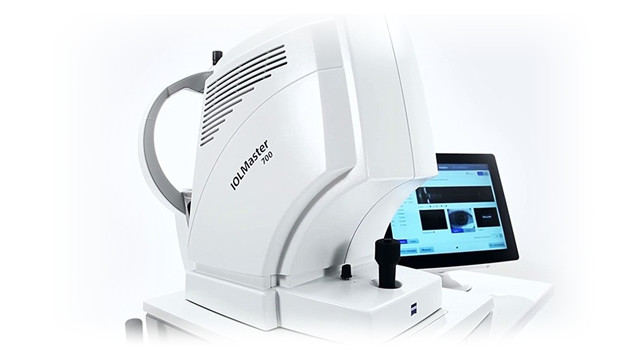
光学式眼軸長測定装置:眼内レンズ度数の決定
眼球の長さ(眼軸長)を計測し、それをもとに各人に合わせた眼内レンズの度数を計算しています。
光学式眼軸長測定装置の登場によって、従来よりも精度の高い測定が可能になり、希望される術後屈折度数(見え方)にも合わせやすくなりました。
超広角走査レーザー顕微鏡:無散瞳での広角眼底撮影
広範囲の眼底(画角200度)を無散瞳で撮影でき、散瞳時のように4~5時間見えにくくなることがない、優れた眼底撮影装置です。いわゆる緑内障発作が起こりそうで、散瞳が難しい目の眼底検査を行う際にもとても有効です。

三次元眼底像撮影装置(SS-OCT):網膜のチェック
眼底の観察は、疾眼患の診断や治療方針の決定に欠かせません。光干渉断層計 三次元眼底像撮影装置(SS-OCT)の登場によって、視機能上大切な場所である網膜の断層像を、より詳細に確認できるようになりました。白内障以外に視力低下の原因がないかを調べるために、特に網膜の一番大事な黄斑部のチェックには欠かせません。
日帰り白内障手術の流れ
白内障手術は、手術は平均して10分前後で行われますが、個人差があります。また、事前準備と経過観察に日数を要しますので、余裕をもってスケジュールを計画しましょう。
田村眼科では、主に日帰り白内障手術を行っています。

適応検査日①~③
①目を詳しく検査し、白内障以外の病気があるかを調べます。
②白内障の状態、散瞳状態(瞳の開き方)、全身面の状態などを確認し、手術の適応があるか
どうか調べます。お一人お一人に合った手術法や眼内レンズを提案します。
③手術日を予約します。手術に影響のある病気があれば、主治医に問い合わ
せることがあります。特殊なレンズを希望される方は、入金後にオーダーすることになりますのでご了承ください。(種類によっては到着まで6週間程度かかるレンズもあります)。
※①~③は、なるべく1日で済ませますが、目の状況などにより、再受診が必要になる場合があります。
術前検査日・説明日
約1~2週間前に術前検査、一般レンズオーダー、採血、日帰り白内障手術の案内、術前点眼説明などを行います。
お手持ちの眼鏡、お薬手帳、内科返書等をご持参下さい。
また、食物アレルギーがある場合はお申し出ください。
また、眼内レンズ度数を正しく計算するためには、角膜を自然な形に戻す必要があります。
そのため、ハードコンタクトレンズを装用されている方は2週間、ソフトコンタクトレンズの場合は1週間、装用を中止する必要があります。
手術日
毎週火曜日の午後に日帰り白内障手術を行っています。
手術開始予定時間のおよそ1時間半前頃にご来院いただきます。
当日は、手術同意書を忘れずにご持参ください。
(一例)
13:00 田村眼科へご来院
13:15 体調確認、着替え、散瞳、術前説明、点眼麻酔、回復室での休憩
14:15 日帰り白内障手術開始
14:25 手術終了、術後説明、回復室での休憩
15:00 ご帰宅
※手術後、夜間も繋がる緊急連絡用の電話番号をお伝えしております。
手術後の定期検査は、翌日、3日目、1週間から10日目、1ヶ月目、2ヶ月目、3ヶ月目、6ヶ月目、1年目以降は1年おきになります。状況によっては定期検査以外の診察が必要になります。
日帰り白内障手術後の流れ
| 項目 | 手術直後~翌朝 | 翌日検査後~10日目 | 10日目~1ヶ月 | 1ヶ月以降 |
|---|---|---|---|---|
| 目薬 | リンデロンA 1日4回 クラビット 1日4回 ブロナック 1日2回 |
フルメトロン 1日4回 クラビット 1日4回 ブロナック 1日2回 |
ブロナック 1日2回 | |
| 過ごし方 | 安静にして早めに お休み下さい。 |
目をぶつけないように気をつけて下さい。 目を触らないようにして下さい。 |
生活は手術前と同様になります。 | |
| 洗顔入浴 洗髪 |
手術日はすべて控えて下さい。 目の周りを避けて顔を拭くこと、体を拭くことはかまいません。 |
翌日から首から下の入浴は可能。 顔は蒸しタオルで拭いて下さい。 2日目からは洗顔・洗髪を行って下さい。目の中に水が入らないように、目を閉じて行って下さい。 |
通常通り 洗眼・洗髪は目を軽く閉じて行って下さい。 |
|
| 保護眼鏡眼帯 | 眼帯を 外さないで下さい。 |
保護眼鏡をご使用下さい。 夜間はカプセルを使用して下さい。 |
外出時はサングラスなどをご使用下さい。 | |
| スポーツ | 激しいスポーツは控えて下さい。 ※軽度のスポーツは2~3週間から可能ですが、開始時期は医師にご相談下さい。 |
|||
| 髭剃りお化粧 | お化粧はすべて 控えて下さい。 |
翌日からメイクは口紅程度なら可能です。 目の周りを避けて乳液・化粧水も可能です。 アイメイク・ファンデーションは1ヶ月控えて下さい。 毛染め・パーマは2週間控えて下さい。 |
||
| 飲酒 | 飲酒は 控えて下さい。 |
翌日から少量なら可能です。 | 通常通り | |
| サウナ 温泉 |
2週間目から通常通りにして下さい。 | |||
| 定期検査 | 翌日 | 3日目、1週間~10日目 | 1ヶ月 | 2ヶ月 3ヶ月 6ヶ月 1年毎 |
白内障手術後の見え方について
最終的な視力は、眼の網膜の中心部にある黄斑部、視神経、脳の視覚中枢の機能に依存しています。
これらに特に異常がなければ、矯正視力で1.0~1.5得られることもありますが、変性近視や加齢性黄斑変性症、その他の疾患で黄斑部の機能が低下していると、良い視力は出ません。
翌日からよく見える人もいれば、数週間以上経過してから見えるようになってくる人もいるように、視力回復のスピードは患者さんによって違いますし、左右の眼によっても異なります。
術後0.2の視力でも「よく見える」という人もいれば、1.2の視力でも「よく見えない」という人もいて、術後の感じ方も人それぞれ違います。
「良く見える、見えない」は人間の感覚からくる相対的なもので、絶対的なものではないのです。
また、白内障が進行しすぎると水晶体を入れている袋が弱くなり、袋が破損する確率が高くなったり、水晶体を支える組織であるチン小体が外傷の既往などで脆弱であると、超音波による水晶体処理が困難で創口が大きくなったり、正常な位置に眼内レンズを挿入することができない場合があります。
このような場合には、眼内レンズ縫着術、強膜内固定術等の手術を後日行うことになり、術後の視力回復は緩徐となります。
手術費用の目安とお支払いについて
標準的な手術費用の目安は以下の通りです。手術費用は、使用薬剤等によっても増減します。
※民間の医療保険については、契約内容・条件等により個々に事情が異なるため、必ずご自身で保険会社へご確認下さい。当院では民間保険についての責任は一切負いかねます。
単焦点眼内レンズ(保険診療)
1割 片眼:14,680円 両眼:29,360円 (例:後期高齢者一般の方の自己負担上限は月18,000円)
2割 片眼:29,360円 両眼:58,720円 (例:70歳以上75歳未満一般の方の自己負担上限は月18,000円)
3割 片眼:44,040円 両眼:88,080円
※術後の眼を守るため、保護ゴーグル・保護カプセル・テープのセットを別途実費でご購入頂いております。また、手術日毎に別途費用(短期滞在手術等基本料1など)が必要です。
※後期高齢者医療制度や高額療養費制度等により、毎月の窓口でのお支払い額には一定の上限が設けられています。
例1:後期高齢者医療制度対象(通常75歳以上)で、自己負担額が1割、所得区分が一般の方が、同月内に両眼手術を受けられた場合、当院での窓口負担(保険診療分)の上限額は合計で18,000円となります。同月内においては、窓口でそれ以上のご負担分はありません。
例2:前期高齢者医療制度対象の70歳以上の方で、自己負担額が2割、所得区分が一般の方が、同月内に両眼手術を受けられた場合も、当院での窓口負担(保険診療分)の上限額は合計で18,000円となります。同月内においては、窓口でそれ以上のご負担分はありません。
例3:69歳までの方で限度額適用認定証を発行された方は、医療機関での一時的な高額支払いを軽減できます。あらかじめ市役所やお勤め先の担当者の方へお問い合わせください。手術日までに発行が間に合わなかった場合でも、後から保険者に申請を行って、自己負担額を超えたお支払額については払い戻しを受ける事もできます。
上記以外にも多様な保険制度が存在するため、個人ごとに費用・上限額が異なります。詳しくは個別にご案内しておりますので、どうぞお気軽にご相談下さい。
多焦点眼内レンズ(選定療養)
上記単焦点眼内レンズ保険診療負担分に加え、次の選定療養費が必要です。
※クラレオン パンオプティクス、ビビティ、FINEVISON HP・・・片眼:296,240円 両眼592,480円 (※乱視矯正は片眼ずつ+50,000円)
※シナジー・・・片眼:286,240円 両眼572,480円 (※乱視矯正は片眼ずつ+50,000円)
※テクニス マルチフォーカル・・・片眼:186,240円 両眼:372,480円 (※乱視矯正は片眼ずつ+20,000円)
多焦点眼内レンズ(自由診療)
片眼:450,000円 両眼:900,000円 (※乱視矯正は片眼ずつ+20,000円)
※説明日から術後2ヶ月までの検査・薬剤費用を含みます。
お支払方法
保険診療分は窓口にて現金でお支払い下さい。
選定療養費、自由診療費は銀行振込でお願い致します。
長所や短所
白内障手術Q&A
Q,手術後、白内障が再発することがありますか?
A.再発することはありません。
白内障は水晶体の濁りです。手術時に水晶体は摘出しますので、再発することはありません。
ただ、手術後に眼内レンズが入っている嚢という膜に濁りが生じ、白内障の時のようにかすんで見えたり、視力が低下してくる場合があります。これは後発白内障と呼ばれ、レーザーを用いて混濁部分を取り除く処置を行うことで改善します。
Q,眼内レンズに寿命はありますか?
A.寿命はありません。
白内障手術に使われる眼内レンズは、耐久性や生体適合性の良い材質でできていますので、寿命はなく、お手入れや交換も必要ありません。
Q,痛くないですか?手術がこわいのですが。
A.鎮静・鎮痛剤などを適宜使用しますので、痛みはほとんどありません。
手術時には点眼麻酔等を行います。また、田村眼科では不安を和らげる効果がある笑気麻酔の機器も導入しています。術中に痛みを訴えられる方はほとんどおられません。
Q,白内障手術後も、老眼が進みますか?
A.手術後は老眼が一番強い状態になりますので、これ以上進むことはありません。
老眼は、主に加齢によって水晶体の調節力が落ちていくために起こります。 白内障手術で水晶体を摘出してしまうと調節力はゼロになり、老眼鏡が必要になります。 多焦点眼内レンズは、その白内障手術後の老眼鏡使用を減らすために設計されたレンズです。
Q,眼内レンズを見え方の違うレンズに交換できますか?
A.手術後1~2ヶ月程度であれば、交換できる可能性があります。
眼内レンズは眼の中に挿入すると、だんだん他の組織と癒着し始めます。そのため、ある程度手術後に時間が経つと、交換が難しくなります。眼内レンズの癒着の状態によりますので、まず診察をして、レンズの交換が可能かどうか確認を行う必要があります。
